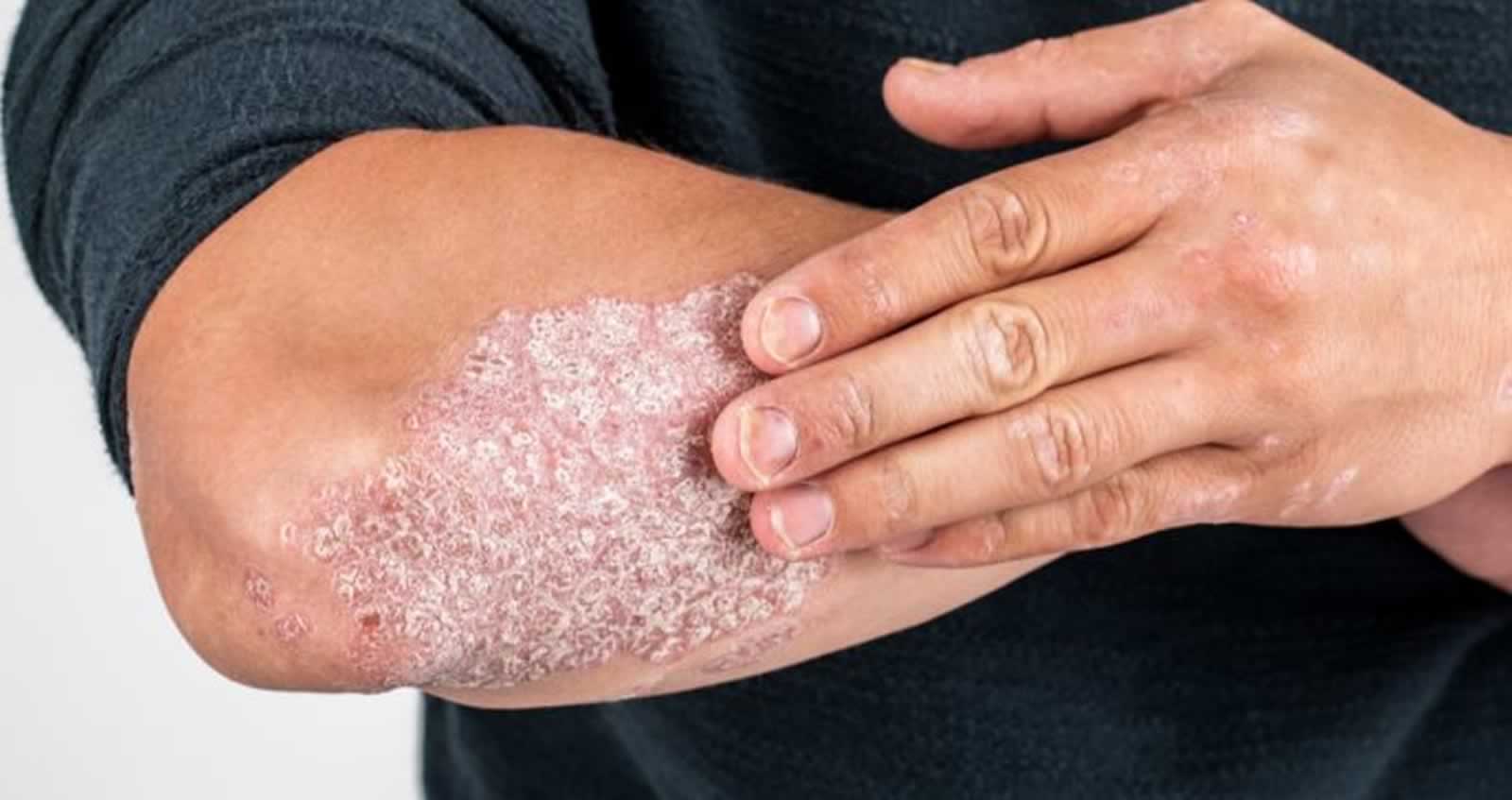
Hoy 29 de octubre, es el día mundial de la psoriasis. Probablemente, mucha gente no sabrá lo que es, pero si te pongo una foto típica de una persona con esta patología, igual si te acuerdas de alguien que la padece. Vamos a explicar un poco más sobre esta enfermedad de la piel. Aunque me haga autospoiler, te lo tengo que decir ya: NO ES CONTAGIOSA. Comenzamos.
¿Qué es la psoriasis?
La psoriasis es una patología ocasionada por un crecimiento demasiado rápido de las células de la piel. Seguro que has oído que “cambiamos la piel cada 28 días”, esto es lo normal, tener un recambio celular epidérmico de unos 30 días, mientras que una persona con psoriasis suele ser de tan sólo 4 días. Esto hace que se acumulen en las capas más superficiales de la piel formando la lesión típica en forma de “placas”. Estas lesiones tienen tres rasgos característicos: descamación, engrosamiento e inflamación.
La psoriasis es una enfermedad inflamatoria crónica (no se cura) que cursa en brotes (tendremos periodos en los que pueden desaparecer o mejorar mucho las lesiones, y otras temporadas que estarán peor), y está causada por múltiples factores (los vamos a detallar más adelante) y puede afectar a la piel, las uñas y en las formas más graves a las articulaciones. Y lo más importante no es contagiosa. Hay muchas personas que se sienten estigmatizadas por tener esta patología, porque es muy llamativa, pero no es para nada contagiosa.
Afecta entre un 2-3% de la población mundial, sin diferencias entre mujeres y hombres. Aunque puede aparecer a cualquier edad, suele haber dos picos de incidencia: en torno a los 20 y entre 50-60 años.
¿Cuáles son las causas?
Como te decía, la psoriasis es una enfermedad multifactorial. Para organizar estos factores los voy a dividir en dos: los que puedo modificar yo y sobre los que no tengo nada que hacer. Empiezo por estos últimos.
- Los factores genéticos, es decir, los que no puedo modificar, los que van en mis genes, tienen una base inmunológica. La mayoría de los genes alterados en la psoriasis están relacionados con el sistema inmune (nuestro ejército de defensa). Esto afecta a las vías de la inflamación de la piel y otros órganos, generando un estado de inflamación persistente en el tiempo. ¿Te acuerdas de la serie de televisión “Érase una vez… el cuerpo humano”? Los policías blancos eran parte del ejército del sistema inmune, pues en este caso, están dando palos a diestro y siniestro pero “no hay malos”, nos están atacando a nosotros.
Algunos de los genes alterados en la psoriasis afectan a los “ladrillos” encargados de construir la barrera de la piel, a nuestros queratinocitos que son los encargados de mantener la función barrera de nuestra piel.
Lo vas a entender perfectamente: si empiezo a construir la tapia de mi casa a lo loco, con los ladrillos sin orden y con pegotones de cemento, mi pared no va a estar bien construida, habrá zonas donde ponga muchos ladrillos y otras con menos. En cambio, si pongo los ladrillos bien organizados y la cantidad suficiente de cemento tendré una tapia “en condiciones”. Pues esto es lo que le ocurre a la piel en las personas con psoriasis. Las células se acumulan en la capa córnea y se manifiesta en forma de placas con escamas blanquecinas y descamación exagerada.
Cómo puedes deducir, hay una carga genética importante para esta enfermedad. Aproximadamente 1 de cada 3 personas que tiene psoriasis tiene algún familiar que también la padece.
- Por otro lado están los factores desencadenantes y estos si los puedo modificar en mayor o menor medida.
- El estrés, no puede faltar en una patología de la piel. El origen de la piel está íntimamente relacionado con el sistema nervioso, tienen el mismo origen embrionario. ES decir, cuando se está formando un embrión en las primeras fases de formación, la capa que va a dar lugar a la piel y al desarrollo de nuestro sistema nervioso es la misma. Por eso, en periodos de estrés las enfermedades de la piel, se suelen agravar, tenemos un brote. Me vale para el acné, para la psoriasis y para muchas patologías de la piel, incluso si tienes una piel sin patología. Es uno de los factores más relacionados con la psoriasis.
- El alcohol y el tabaco incrementan el riesgo y la gravedad de la misma.
- La obesidad también está relacionada con la psoriasis. Es más frecuente en personas obesas, y en las personas obesas o con sobrepeso, las formas graves de la enfermedad son más frecuentes que en aquellas que tienen un peso normal.
- Infecciones,VIH, traumatismos en la piel pueden hacer que empeoro la enfermedad.
- Incluso algunos fármacos pueden provocar un brote (betabloqueantes, litio y los interferones son los más frecuentes). De hecho, los pacientes que están en tratamiento con corticoides para la psoriasis, si suspenden el tratamiento de forma brusca, puede provocar un brote.
¿Qué tipos de psoriasis existen?
Existen varios tipos de psoriasis, incluso un mismo paciente puede presentar varias formas a la vez.
- Psoriasis en placas: es la más frecuente (80% de los casos). Aparecen placas rojizas con escamas blanquecinas que se desprenden con facilidad. Lo más habitual es que estas placas aparezcan en codos, rodillas y tronco, pero también puede aparecer en cuero cabelludo o en la zona genital.
- Psoriasis guttata o en gotas: esta suele ser más habitual en niños y adolescentes y tras una infección de garganta causada por estreptococos (10% de los casos). En esta ocasión, las lesiones aparecen en forma de pequeños puntos rojos escamosos que parecen gotas de agua salpicadas
- Psoriasis ungueal: esta forma también es muy frecuente. Se caracteriza por uñas engrosadas, amarillentas. Puede llegar a separarse la uña de la piel y pueden aparecer depresiones con forma de puntitos en la uña.
- Psoriasis Palmo-plantar. Aparece, como su propio nombre indica, en las palmas de las manos y en las plantas de los pies. Puede aparecer de forma exclusiva en estas zonas o acompañar en otras zonas.
- Artropatia psoriásica: cerca del 30% de las personas con psoriasis desarrolla artritis psoriásica. Los síntomas son dolor, rigidez y la inflamación en las articulaciones y las zonas que lo rodean. En este caso va a requerir tratamiento del reumatólogo.
- Existen también otras formas, pero son menos frecuentes, como la psoriasis eritrodérmica y la invertida o flexural.
¿Qué tratamientos existen?
Afortunadamente existen varias opciones de tratamiento para los pacientes con psoriasis y están previstos que salgan más medicamentos.
Dependerá de la extensión y del nivel de gravedad de la enfermedad. También del impacto sobre la calidad de vida de los pacientes que padecen psoriasis.
Aunque puede parecer un simple problema estético, muchas personas que tienen psoriasis se sienten estigmatizadas, tienen una sensación de rechazo, y problemas en las relaciones personales, sentimentales y laborales por temor a ser rechazados y porque la gente pueda pensar que se pueden contagiar. Y como me he hecho autoespoilier, me repito, NO SE CONTAGIA, ni porque te roces, te abraces, compartas ropa o te bañes en la misma piscina que un paciente con psorisis.
No hace falta que te diga, que tiene que ser un médico el que tiene que diagnosticar la enfermedad y decidir el tratamiento más adecuado. Sea cual sea el tratamiento, lo más probable es que tengamos que esperar varias semanas hasta percibir una mejoría.
Uno de los problemas que nos encontramos los farmacéuticos con muchas enfermedades crónicas es la falta de cumplimiento terapéutico. Empezamos “muy fuerte” con el tratamiento y luego se nos va olvidando que tenemos que cumplirlo.
Muchas veces nos parece que un tratamiento no funciona y el problema es que no cumplimos con las pautas prescritas, nos gastamos un dineral en tratamientos que no surten efecto, y nos desesperamos. NORMAL. Pero para que un medicamento proporcione su máxima eficacia, debe administrarse correctamente, siguiendo la pauta prescrita, desde que se inicia hasta el final de tratamiento. Pero de este tema hablamos otro día.
Los tratamientos que se suelen utilizar suelen ser tópicos (cremas, geles o pomadas) que se aplican sobre la lesión. Puede ser que tenga un tacto untuoso, que nos resulte desagradable, que manche la ropa o que tenga un olor que no nos gusta… pero para esto puede ayudarnos la formulación magistral.
La fototerapia se utiliza para tratar las formas moderadas y graves. Se tiene que utilizar siempre bajo supervisión médica. Es normal, que durante el verano mejoran las lesiones, puesto que la radiación UVB ayudan a que se cure la piel y a disminuir la inflamación. Pero tampoco es recomendable exponernos al sol en pleno brote. Ojo con el sol!!!!
Tratamientos sistémicos son aquellos que se administran por otras vías como la oral o en forma de inyectables. Dentro de esta clasificación están los tratamientos biológicos. Estas formas se suelen utilizar para las formas graves, incluida la artritis psoriásica.
Y para terminar voy con una ronda de preguntas y respuestas habituales que tienen los pacientes con psoriasis, que hoy me está quedando largo el texto.
- ¿puedo depilarme las piernas o los brazos cuando tenga las lesiones?
Puedes usar un método de depilación que no cause irritación. Las ceras, no se recomienda en brote porque al tirar del pelo puede irritar la piel. Tampoco pinzas ni depiladora eléctrica. Puedes usar la cuchilla o navaja pero de forma suave.
- ¿el estrés puede provocarme un brote?
Por si sólo no, pero es un desencadenante. Además, la propia enfermedad puede generar un estado de ansiedad en la persona, por los motivos que decía antes (temor a rechazo social…) Al final es la pescadilla que se muerde la cola. Por eso la importancia de hablar de la enfermedad y que todo el mundo sepa en qué consiste la enfermedad.
- ¿puedo practicar natación?
Claro. Pero hay que tener unas consideraciones generales antes de meterte en el agua. Antes de meterse en el agua, aplicar una loción hidratante adecuada, las de piel atópica valen perfectamente (esto también vale para los pacientes con piel atópica que con el cloro y/o la sal se ponen fatal).
Estar poco tiempo en el agua y tomar una ducha después para eliminar el cloro, sal o cualquier desinfectante que nos puede irritar la piel. Existen productos específicos para personas con psoriasis que van a llevar emolientes, hidratantes y agentes exfoliantes en las proporciones adecuadas para intentar espaciar los brotes lo máximo posible. Si mis “ladrillos” están en perfecto orden y bien cuidados, la función barrera de la piel la tendré en buenas condiciones.
- ¿puedo hacerme la manicura si tengo psoriasis en las uñas?
Si pero hay que tener unas precauciones. Es mejor usar cortaúñas que tijeras. Ojo a los bordes de las uñas, sobre todo de los pies, ya que se pueden “encarnar” y provocar lesiones en la piel y hacer que se extienda la inflamación. Mejor acudir a tu podóloga de confianza.
Mejor cortas y limpias, ya que podemos tener hongos o bacterias que con el rascado podemos sobreinfectar una lesión y agravar el problema.
Seguro que hay muchas más preguntas que me dejo en el tintero, si quieres, puedes mandarme un correo y te lo resuelvo. [email protected]
Te dejo también unos enlaces que me parecen interesantes y que también pueden ayudarte a resolver dudas. Espero que te haya resultado interesante. Hoy me ha quedado largo, pero es que me encantan este tema. Nos vemos en la próxima.
https://www.accionpsoriasis.org/
http://www.leo-pharma.es/Pacientes/Psoriasis.aspx
LAURA MATEOS
Farmacéutica