El virólogo español, Mariano Esteban, quien lidera el equipo que está desarrollando una de las tres vacunas contra el SARS-CoV-2 del CSIC, la más avanzada por su eficacia del 100% en ratones, espera realizar esta primavera los ensayos con humanos, y confirmar así si su candidato vacunal protegerá del SARS-CoV-2 con una respuesta inmune «más amplia y más duradera».
Según informa el investigador, que desarrolla junto a Juan García Arriaza la vacuna CSIC-Biofabri contra la covid-19, explica que comenzaran con la fase 1 con unos 112 voluntarios, para ver los efectos de dosis; después iremos a la fase 2, con 500, para ver la inmunogenicidad y la seguridad; y si todo fuera bien pasaremos a la fase 3, ya con 20.000 o 30.000 personas sanas, para demostrar la eficacia de la vacuna.
«De momento estamos completando los ensayos en animales con macacos y hámsters para presentar un dossier a la Agencia Española de Medicamentos y Productos Sanitarios y a la Agencia Europea del Medicamento y, si cumplimos los requisitos, obtener su aprobación. A la vez, la empresa española Biofabri está produciendo los lotes para empezar los ensayos clínicos», señala en un comunicado de CSIC.
Si se completa el proceso sin incidentes, se pasará a la fase de producción y a considerar dónde se podría administrar la vacuna. «En España, si quedase población por vacunar, y también en países de todo el mundo que pudieran necesitarla. Además, plantearíamos su uso como dosis recuerdo en personas que ya han sido vacunadas», explica.
No obstante, el vírólogo advierte de que será necearía «bastante financiación para la producción», para ello el CSIC está tratando de movilizar el proceso. «Tengamos en cuenta que algunos países han puesto cientos de millones para producir vacunas a gran escala. A partir de la fase clínica, los costes aumentan exponencialmente», advierte.
En su opinión, «España no puede depender siempre de los demás», y considera que es necesario un tejido empresarial capaz de producir la vacuna y por eso se han iniciado colaboraciones, a través del CSIC y el Ministerio de Ciencia e Innovación, con empresas españolas. «Después hay que mantener esa logística para actuar con rapidez cuando sea necesario. Ahí el CSIC juega un papel importante, pues además del conocimiento básico aporta la traslación de la investigación al sector productivo», afirma.
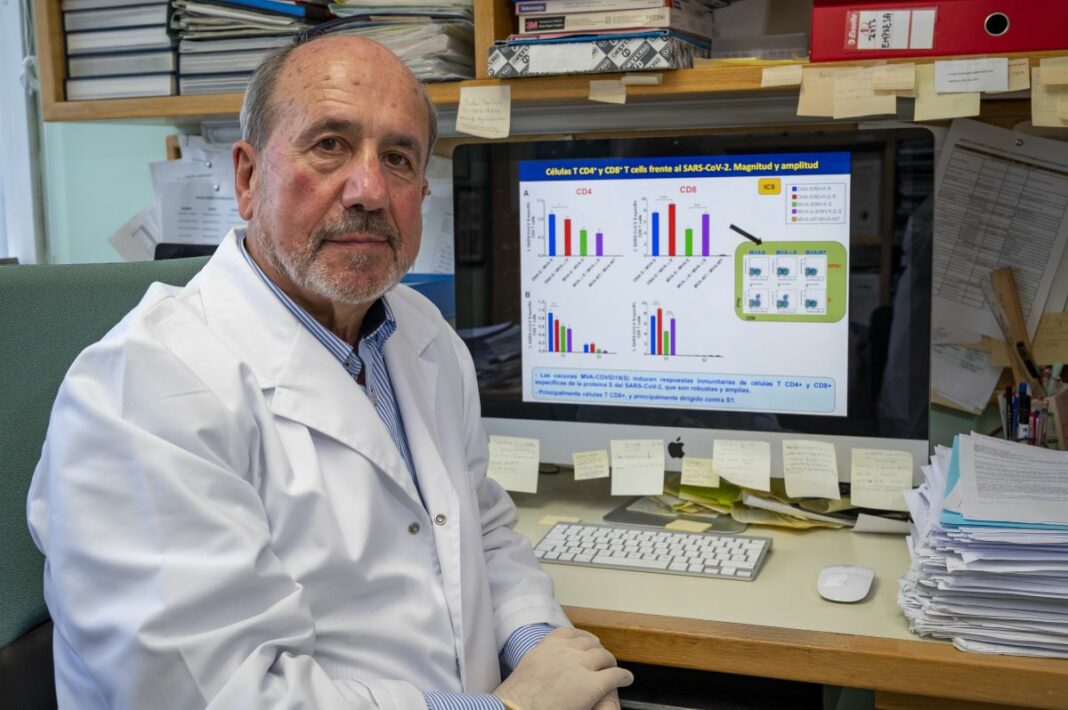
La vacuna que esta desarrollando ha sido probada en 22 roedores que fueron expuestos a dosis letales del coronavirus y salieron indemnes. En este momento se están completando los ensayos en animales con macacos y hámsters para presentar un dossier a la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) y a la Agencia Europea del Medicamento (EMA, por sus siglas en inglés) y, si cumple los requisitos, obtener su aprobación para los ensayos en humanos.
Los datos actuales muestran que protege frente a la enfermedad, frente a la letalidad y frente a la replicación del virus. Además, al ser una vacuna muy estable, puede conservarse y administrarse en cualquier lugar. «También estamos viendo que confiere una inmunidad amplia y creemos que más duradera», explica, al tiempo que señala otra ventaja, que es que se podrá combinar con las vacunas que ya se están administrando a la población.
«Hemos demostrado en modelos animales que la combinación de vacunas distintas tiene efectos protectores más potentes que una vacunación con dos dosis de la misma vacuna», afirma el virólogo, quien, de todo modo, considera que «no habrá una vacuna ganadora», sino varias que se irán combinando para lograr una protección mayor.
Respecto a qué la diferencia de las de Pfizer, Moderna y la Universidad de Oxford, Esteban explica que se ha usado una estructura más compleja que el ARN de Pfizer y Moderna y el adenovirus de la Universidad de Oxford, los posibilita que «la respuesta inmunitaria en las personas sea mucho más amplia y duradera».
«Nuestra vacuna se basa en un virus muy atenuado, que tiene una cubierta membranosa alrededor de una estructura proteica y en su interior lleva una molécula de AND mayor que la del adenovirus. En esta molécula hemos incrustado también el fragmento que va a producir la proteína S del coronavirus. Como vehículo usamos el virus vaccinia (empleado en la vacunación contra la viruela). Estos virus han sido diseñados por la naturaleza para penetrar fácilmente en células, a diferencia de una molécula de ARN metida en una partícula de grasa, que no es algo fisiológico», relata el investigador.
Los efectos de respuestas innatas y de memoria producidas por las vacunas con virus atenuados difieren de los asociados a las respuestas inducidas con las vacunas de Pfizer y Moderna. Estas, aunque sean más selectivas, probablemente serán de menor amplitud y durabilidad.
El grupo de Poxvirus y Vacunas del CNB-CSIC al que pertenece ha creado una plataforma de vacunas y ya ha demostrado en modelos animales con ratones y macacos que otros candidatos vacunales contra ébola, chikungunya y zika protegen entre un 80-100%. También han desarrollado prototipos de vacuna frente a la malaria, leishmania, la hepatitis C y algunos tumores.
Mientras llegan vacunas para todos el mundo, Esteban insiste en que hay que reducir los contactos entre personas y vacunar sin descanso. «Estamos en una situación preocupante. El virus está descontrolado y se extiende por todas las comunidades autónomas. En el resto de Europa sucede lo mismo. En este contexto, la vacunación es el remedio más eficaz», afirma.